Hvordan der oprettes en coronavirus-vaccine, og kan den stoppe en pandemi
Sundhed / / December 28, 2020

Populær videnskab udgave om hvad der sker inden for videnskab, teknik og teknologi lige nu.
Snesevis af bioteknologivirksomheder og forskningsinstitutter kæmper mod pandemien for at skabe forskellige vaccineindstillinger for det nye SARS - CoV - 2 coronavirus. Vi finder ud af, hvilke teknologier der bruges til at udvikle dem, hvor lang tid tager det indtil det øjeblik, hvor COVID-19 kan vaccineres, og om den fremtidige vaccine kan stoppe pandemi.
Hver gang menneskeheden står over for en ny infektion, starter tre løb samtidigt: for et lægemiddel, et testsystem og en vaccine. Den foregående uge i Rusland begyndteRospotrebnadzor Scientific Center begyndte at teste en vaccine mod et nyt coronavirus anti-coronavirus-vaccineforsøg på dyr og i USA allerede hos menneskerNIH klinisk forsøg med undersøgelsesvaccine til COVID-19 begynder. Betyder dette, at sejr over epidemi tæt?
Ifølge WHO erklærede omkring 40 laboratorier i verdenUTKAST landskab af COVID - 19 kandidatvacciner - 20. marts 2020 at de udvikler vacciner mod coronavirus. Og på trods af at der er klare ledere blandt dem - for eksempel det kinesiske firma CanSino Biologics, der modtog
RECOMBINANT NOVEL CORONAVIRUS VACCINE (ADENOVIRUS TYPE 5 VECTOR) GODKENDT TIL KLINISK PRØVNING tilladelse til menneskelige forsøg, og den amerikanske Moderna, som allerede har startet dem, er nu vanskelig forudsige, hvilket firma der vinder dette løb, og vigtigst af alt, om vaccineudvikling overgår spredning coronavirus. Succes i dette løb afhænger ikke mindst af valg af våben, dvs. af det princip, hvorpå vaccinen er bygget.En død virus er en dårlig virus
I skolebøger skriver de normalt, at et dræbt eller svækket patogen bruges til vaccinationer. Men disse oplysninger er noget forældede. "Inaktiveret (" dræbt ". - Ca. N + 1.) Og svækket (svækket. - Ca. N + 1.) Vacciner blev opfundet og introduceret i midten af forrige århundrede, og det er svært at betragte dem som moderne, - forklarer i en samtale med N + 1 Olga Karpova, leder af Institut for Virologi, Biologisk Fakultet, Moskva State University Lomonosov. - Det er dyrt. Det er vanskeligt at transportere og opbevare, mange vacciner når de steder, hvor de er nødvendige (hvis vi f.eks. Taler om Afrika) i en tilstand, hvor de ikke længere beskytter nogen. "
Desuden er det ikke sikkert. For at få en høj dosis af de "dræbte" virus, er det først nødvendigt at erhverve store mængder levende ting, og dette øger kravene til laboratorieudstyr. Derefter skal det neutraliseres - til dette bruger de for eksempel ultraviolet eller formalin.
Men hvor er garantien for, at der blandt mange "døde" viruspartikler ikke vil være et antal af dem, der er i stand til at forårsage sygdom?
Med et svækket patogen er det endnu sværere. For at blive svækket bliver viruset nu tvunget til at mutere, og derefter vælges de mindst aggressive stammer. Men dette resulterer i en virus med nye egenskaber, og ikke alle kan forudsiges på forhånd. Igen, hvor er garantien for, at virussen, når den er inde i kroppen, ikke fortsætter med at mutere og producere "afkom" endnu mere "ond" end originalen?
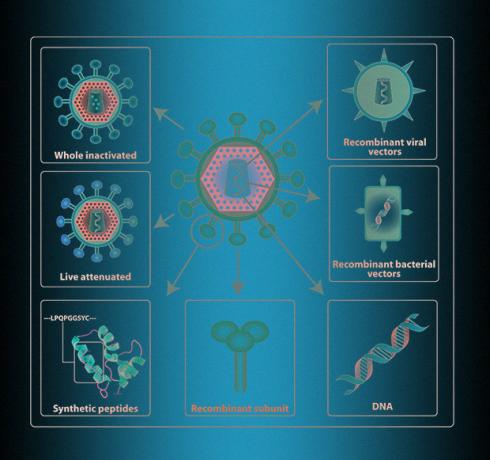
Derfor bruges både "dræbte" og "ikke dræbte" vira sjældent i dag. F.eks. Er der blandt moderne influenzavacciner "svækkede patogener"Næste generations influenzavacciner: muligheder og udfordringer i mindretal - kun 2 ud af 18 vacciner, der er godkendt i Europa og USA inden 2020, er designet på denne måde. Ud af mere end 40 projekter af vacciner mod coronavirus er kun en organiseret efter dette princip - det indiske institut for serum er involveret i det.
Opdel og vacciner
Det er meget sikrere at introducere immun system ikke med hele virussen, men med en separat del af det. For at gøre dette skal du vælge et protein, hvormed en persons "interne politi" er i stand til nøjagtigt at genkende virussen. Som regel er dette et overfladeprotein, ved hjælp af hvilket patogenet trænger ind i cellerne. Så er du nødt til at få lidt cellekultur til at producere dette protein i industriel skala. Dette gøres ved hjælp af genteknologi, så sådanne proteiner kaldes genetisk manipuleret eller rekombinant.
”Jeg mener, at vacciner skal være rekombinante og intet andet,” siger Karpova. - Desuden skal dette være vacciner på bærere, dvs. virusets proteiner skal være på en eller anden form for bærer. Faktum er, at de (proteiner) i sig selv ikke er immunogene. Hvis proteiner med lav molekylvægt anvendes som en vaccine, udvikler de ikke immunitet, kroppen reagerer ikke på dem, så bærerpartikler er absolut nødvendige.
Forskere fra Moskva State University foreslår at bruge tobaksmosaikvirussen som sådan en bærer.Tobaksmosaikvirus - "Wikipedia" (forresten, dette er den allerførste virus opdaget af mennesker). Det ligner normalt en tynd pind, men når den opvarmes, har den form af en kugle. ”Det er stabilt, det har unikke adsorptionsegenskaber, det tiltrækker proteiner til sig selv,” siger Karpova. "På overfladen kan du placere små proteiner, disse antigener." Hvis du dækker tobaksmosaikvirussen med coronavirusproteiner, bliver det for kroppen til en efterligning af en viral partikel SARS-CoV-2. “Tobaksmosaikvirussen,” bemærker Karpova, “er et effektivt immunstimulerende middel til kroppen. På samme tid, da plantevira ikke kan inficere dyr, inklusive mennesker, laver vi et absolut sikkert produkt. "

Sikkerheden ved forskellige metoder forbundet med rekombinante proteiner har gjort dem til de mest populære - mindst et dusin virksomheder forsøger nu at få et sådant protein til coronavirus. Derudover bruger mange andre bærervirus - for eksempel adenovirale vektorer eller endda modificerede "levende" mæslinger og koppevirus, der inficerer humane celler og formerer sig der sammen med proteiner fra coronavirus. Disse metoder er dog ikke de hurtigste, fordi det er nødvendigt at etablere en kontinuerlig produktion af proteiner og vira i cellekulturer.
Nøgne gener
Proteinproduktion i cellekultur kan afkortes og fremskyndes ved at få kroppens celler til at producere virale proteiner alene. Genterapivacciner fungerer efter dette princip - ”nøgent” genetisk materiale - viralt DNA eller RNA - kan indsættes i humane celler. DNA injiceres normalt i celler ved hjælp af elektroporation, det vil sige, sammen med en injektion, en person modtager en lysudladning, som et resultat øges permeabiliteten af cellemembraner, og DNA-tråde kommer ind. RNA leveres ved hjælp af lipidvesikler. På en eller anden måde begynder cellerne at producere viralt protein og demonstrere det over for immunsystemet, og det udfolder immunresponset selv i fravær af virussen.
Denne metode er ret ny, der er ingen vacciner i verden, der fungerer på dette princip.
Ikke desto mindre prøver ifølge WHO syv virksomheder på én gang at lave en vaccine mod coronavirus baseret på det. Dette er den vej, som Moderna Therapeutics, den amerikanske leder i vaccineløbet, tog. Han blev også valgt selv af yderligere tre deltagere i løbet fra Rusland: det videnskabelige center "Vector" i Novosibirsk (ifølge Rospotrebnadzor kontrollerer han så mange vaccinedesign på samme tid, og en af dem er baseret på RNA), Biocad og det videnskabelige og kliniske center for præcision og regenerativ medicin i Kazan.
”I princippet er det ikke så svært at skabe en vaccine,” siger Albert Rizvanov, direktør for centret, professor ved Institut for Genetik ved Institut for Fundamental Medicin og Biologi ved Kazan Federal University. "Genterapivacciner er de hurtigste med hensyn til udviklingshastighed, fordi det er nok til at skabe en genetisk konstruktion." Vaccinen, som der arbejdes på i centret, skal skyde på flere mål på én gang: En DNA-streng med flere virale gener injiceres i celler på samme tid. Som et resultat producerer celler ikke et viralt protein, men flere på én gang.
Derudover kan DNA-vacciner ifølge Rizvanov være billigere end andre i produktion. ”Vi er i det væsentlige ligesom Space X,” spøger forskeren. - Vores prototypeudvikling koster kun et par millioner rubler. Imidlertid er prototyper kun toppen af isbjerget, og test med en levende virus er en helt anden rækkefølge. ”
Nærhed og tricks
Når vacciner er transformeret fra teoretisk udvikling til forskningsobjekter, begynder forhindringer og begrænsninger at vokse som svampe. Og finansiering er blot et af problemerne. Ifølge Karpova har Moskva State University allerede en prøve af vaccinen, men yderligere test vil kræve samarbejde med andre organisationer. I det næste trin planlægger de at teste sikkerhed og immunogenicitet, og dette kan gøres inden for universitetets vægge. Men så snart du skal evaluere effektiviteten af vaccinen, bliver du nødt til at arbejde med patogenet, og dette er forbudt i uddannelsesinstitutionen.
Derudover kræves der specielle dyr. Faktum er, at almindelige laboratoriemus ikke bliver syge af alle humane vira, og billedet af sygdommen kan også være meget anderledes. Derfor testes vacciner ofte i fritter. Hvis målet er at arbejde med mus, er der behov for genetisk modificerede mus, hvilket bære deres celler nøjagtigt de samme receptorer, som coronavirus "klæber" sig til i kroppen patienten. Disse mus er ikke billigeAce2 KONSTITUTIV KNOCKOUT (ti eller to titusinder af dollars pr. linje). Sandt nok kan du nogle gange spare penge - køb kun et par individer og opdrætte dem i laboratoriet - men dette forlænger det prækliniske teststadium.

Og hvis vi stadig er i stand til at løse problemet med finansiering, forbliver tiden en uoverstigelig vanskelighed. Rizvanov sagde, at vacciner normalt tager måneder og år at udvikle sig. ”Sjældent mindre end et år, normalt mere,” siger han. Lederen af Federal Medical and Biological Agency (de udvikler en vaccine baseret på et rekombinant protein) foreslog Veronika SkvortsovaDen russiske FMBA modtager de første testresultater af prototype coronavirusvacciner i juni 2020at den færdige vaccine kan forekomme om 11 måneder.
Der er flere faser, hvor processen kan accelereres. Den mest oplagte er udvikling. Det amerikanske firma Moderna har taget føringen, fordi det har udviklet mRNA-vacciner i lang tid. Og for at skabe en til havde de nok af det nye viruss dekodede genom. Russiske hold fra Moskva og Kazan har også arbejdet med deres teknologi i flere år og stoler på resultaterne af test af deres tidligere vacciner mod andre sygdomme.
Det ideelle ville være en platform, der giver dig mulighed for hurtigt at oprette en ny vaccine ud fra en skabelon. Forskere fra Moskva State University udklækker sådanne planer.
”På overfladen af vores partikel,” siger Karpova, “kan vi placere proteiner fra flere vira og samtidig beskytte mod COVID-19, SARS og MERS. Vi tror endda, at vi kan forhindre sådanne udbrud i fremtiden. Der er 39 coronavirus, nogle af dem er tæt på humane coronavirus, og det er helt klart, hvad det er at overvinde artsbarrieren (springe en virus fra flagermus til mennesker. - Ca. N + 1.). Men hvis der er en sådan vaccine som Lego, kan vi lægge proteinet på den virus, der opstod et eller andet sted. Vi gør dette inden for to måneder - vi vil erstatte eller tilføje disse proteiner. Hvis der var en sådan vaccine i december 2019, og folk blev vaccineret i det mindste i Kina, ville dette ikke have spredt sig yderligere. "
Den næste fase er præklinisk test, dvs. arbejde med forsøgsdyr. Det er ikke den længste proces, men den kan vindes på dens bekostning, når den kombineres med kliniske forsøg på mennesker. Moderna gjorde netop det - virksomheden begrænsede sig til en hurtig sikkerhedskontrol og gik direkte til menneskelig forskning. Det er dog værd at huske, at det stof, hun prøver, er et af de sikreste. Da Moderna ikke bruger vira eller rekombinante proteiner, er der meget lille chance for, at de frivillige får bivirkninger - immunsystemet har simpelthen intet at aggressivt reagere på. Det værste, der kan ske, er, at vaccinen er ineffektiv. Men dette skal stadig bekræftes.
Men produktionen af vacciner er tilsyneladende ikke et begrænsende stadium. ”Dette er ikke mere kompliceret end den sædvanlige bioteknologiske produktion af rekombinante proteiner,” forklarer Rizvanov. Ifølge ham kan planten producere en million doser af en sådan vaccine om få måneder. Olga Karpova giver et lignende skøn: tre måneder for en million doser.
Har du brug for en vaccine?
Hvorvidt kliniske forsøg skal skaleres tilbage er et svagt punkt. For det første er det en langsom proces i sig selv. I mange tilfælde skal vaccinen administreres i flere faser: hvis virussen ikke formerer sig af sig selv inde i kroppen, udskilles den hurtigt, og dens koncentration er utilstrækkeligFugleinfluenza A Virus Pandemisk beredskab og vaccineudviklingat fremkalde et alvorligt immunrespons. Derfor vil selv en simpel test af effektiviteten tage mindst flere måneder, og læger vil overvåge vaccines sikkerhed for frivillige i et helt år.
For det andet er COVID-19 netop tilfældet, når det synes upraktisk at fremskynde menneskelige forsøg for mange.
Dødeligheden fra sygdommen i dag anslås til et par procent, og denne værdi vil sandsynligvis blive yderligere reduceret, så snart det bliver klart, hvor mange mennesker der har lidt sygdommen asymptomatisk. Men hvis vaccinen er opfundet nu, skal vaccinen administreres til millioner af mennesker, og selv små bivirkninger kan resultere i antallet af sygdomme og dødsfald, der kan sammenlignes med selve infektionen. Og det nye coronavirus er langt fra at være "vred" nok til med Rizvanovs ord at "fuldstændigt smide alle sikkerhedshensyn til side." Forskeren mener, at i den nuværende situation er den mest effektive karantæne.
Ifølge Karpova er der imidlertid ikke noget presserende behov for en vaccine i den nærmeste fremtid. ”Der er ikke behov for at vaccinere folk under en pandemi, dette overholder ikke epidemiske regler,” forklarer hun.
Galina Kozhevnikova, leder af afdelingen for smitsomme sygdomme ved RUDN-universitetet, er enig med hende. ”Under en epidemi anbefales slet ingen vaccination, selv en rutinemæssig, som er inkluderet i vaccinationsplanen. Fordi der ikke er nogen garanti for, at en person ikke er i inkubationsperioden, og hvis det gælder i øjeblikket vaccine, bivirkninger og nedsat effektivitet af vaccinen er mulige, ”sagde Kozhevnikova og besvarede spørgsmålet N + 1.
Der er tilfælde, tilføjede hun, når en nødvaccination er nødvendig af sundhedsmæssige årsager, i en situation, hvor det kommer til liv og død. For eksempel under udbruddet af miltbrand i Sverdlovsk i 1979 blev alle vaccineret, tusinder af mennesker blev hurtigst muligt vaccineret og i 1959 i Moskva under et udbrud af kopper bragtKokorekin, Alexey Alekseevich - "Wikipedia" fra Indien af kunstneren Alexey Kokorekin.
”Men coronavirus er absolut ikke sådan en historie. Fra det, der sker, ser vi, at denne epidemi udvikler sig i henhold til de klassiske love om akut luftvejssygdom, ”siger Kozhevnikova.
Således er vaccineudviklere altid i en akavet situation. Selvom der ikke er nogen virus, er det næsten umuligt at oprette en vaccine. Så snart virussen dukkede op, viser det sig, at det burde have været gjort i forgårs. Og når det går tilbage, mister producenterne deres kunder.
Dog skal der gives en vaccine. Dette er ikke sket under tidligere udbrud af coronavirusinfektioner - både MERS og SARS sluttede for hurtigt, og forskning mistede finansiering. Men hvis SARS-sager ikke er blevet observeret i verden siden 2004, er den sidste sag om MERS dateret 2019, og ingen kan garantere, at udbruddet ikke gentager sig. Derudover kan en vaccine mod tidligere infektioner udgøre en strategisk platform for fremtidig vaccineudvikling.
Karpova bemærker, at selv efter henfaldet af denne opblussen COVID-19 en anden er mulig. Og i dette tilfælde skal staten have en vaccine klar. ”Dette er ikke den slags vaccine, som alle mennesker vil blive vaccineret med ligesom influenza,” siger hun. "Men i en nødsituation med et nyt udbrud, bør staten have en sådan vaccine samt et testsystem."
Læs også🧐
- Hvordan vil coronaviruspandemien udvikle sig, og hvordan vil den ende
- Hvorfor er rygtet om, at et nyt coronavirus blev opdrættet i et laboratorium forkert?
- 5 vigtige spørgsmål om livet under coronavirusepidemien